Οστεοπόρωση “Ο ύπουλος κλέφτης”
Τι είναι οστεοπόρωση; Η οστεοπόρωση είναι χρόνια πάθηση του μεταβολισμού των οστών, κατά την οποία παρατηρείται σταδιακή μείωση της πυκνότητας και της ποιότητάς τους, ώστε αυτά με την πάροδο του χρόνου να γίνονται πιο εύθραυστα και λεπτά. Έτσι προκαλείται αυξανόμενος κίνδυνος κατάγματος των οστών, καθώς μειώνεται η ανθεκτικότητα και η ελαστικότητά τους. Το κάταγμα μπορεί να συμβεί σε οποιοδήποτε μέρος του σώματος αλλά κυρίως οστεοπορωτικά θεωρούνται τα κατάγματα της σπονδυλικής στήλης, της λεκάνης και των ισχίων, του καρπού και του ώμου. Για να γίνει ένα κάταγμα σε ένα οστεοπoρωτικό οστό δεν χρειάζεται μεγάλη κάκωση. Ένα κάταγμα ισχίου μπορεί να συμβεί μετά από μία απλή πτώση ενώ ένα κάταγμα στην σπονδυλική στήλη αρκετές φορές γίνεται σιγά –σιγά χωρίς να το αντιληφθεί ο ασθενής.
Έχει χαρακτηριστικά λεχθεί ότι «αν η υπέρταση είναι ο ύπουλος δολοφόνος, η οστεοπόρωση είναι ο ύπουλος κλέφτης.»
Που οφείλεται η οστεοπόρωση; Ο ανθρώπινος οργανισμός όπως και κάθε ζωντανός οργανισμός έχει την ικανότητα να επισκευάζει τις ζημιές που παθαίνει ο σκελετός του από τα βάρη των καθημερινών δραστηριοτήτων. Την επισκευαστική δουλειά έχουν αναλάβει να κάνουν δύο οστικά κύτταρα οι οστεοκλάστες και οι οστεοβλάστες. Η οστεοκλάστη απομακρύνει το καταπονημένο τμήμα του οστού ενώ η οστεοβλάστη παράγει και τοποθετεί ίση ποσότητα νέου και ανθεκτικού οστού. Τα δύο κύτταρα βρίσκονται σε αρμονική συνεργασία μεταξύ τους, έτσι ώστε όση ποσότητα οστού απομακρύνουν οι οστεοκλάστες, την ίδια ποσότητα παράγουν και τοποθετούν οι οστεοβλάστες. Πολλές φορές όμως για διάφορους λόγους, όπως ορμονικές διαταραχές, γήρας και καθιστική ζωή η συνεργασία αυτή διαταράσσεται και οι οστεοβλάστες τοποθετούν λιγότερο οστό από όσο απομακρύνθηκε, με αποτέλεσμα να προκύπτει έλλειμμα οστού δηλαδή οστεοπόρωση. Η αρχιτεκτονική δομή των οστών και ειδικά των σπονδύλων, είναι παρόμοια με τον οικοδομικό σκελετό ενός σπιτιού. Όπως σε ένα σπίτι υπάρχουν κάθετα και οριζόντια δοκάρια για να κρατούν το οικοδόμημα σταθερό και ανθεκτικό, έτσι και στα οστά υπάρχουν κάθετα και οριζόντια οστέινα δοκάρια που δίνουν στον οστέινο σκελετό την αντοχή που χρειάζεται για να σηκώνει το βάρος του σώματος και τα βάρη των καθημερινών δραστηριοτήτων. Στην οστεοπόρωση υπάρχει αραίωση και εξαφάνιση των οριζόντιων οστέινων δοκίδων με αποτέλεσμα το οστό να γίνεται αδύναμο και να σπάει εύκολα ακόμα και με μικρή βία. Χαρακτηριστικό ακτινολογικό εύρημα είναι η παραμονή της κατακόρυφης δοκίδωσης, ιδιαίτερα στην σπονδυλική στήλη. Το κάταγμα είναι ο μόνος τρόπος που εκδηλώνεται η οστεοπόρωση. Πριν το κάταγμα ο ασθενής δεν πονάει ούτε έχει άλλα συμπτώματα που θα μπορούσαν να τον οδηγήσουν στον γιατρό η θα βοηθούσαν τον γιατρό να κάνει μία πιο έγκαιρη διάγνωση. Σε λίγους ασθενείς παρατηρούνται μικρά πονάκια ή εύκολη κόπωση στην ράχη σαν πρώιμα σημεία. Αναμφίβολα όμως ο προληπτικός έλεγχος αποτελεί ουσιαστική μέθοδο για τον εντοπισμό της νόσου.
Τι είναι οστεοπενία και τι οστεοπόρωση; Ο ασθενής με οστεοπόρωση έχει χαμηλή οστική πυκνότητα αρκετό καιρό πριν συμβεί το κάταγμα. Ανάλογα με τον βαθμό της οστικής απώλειας λέμε ότι ο ασθενής έχει οστεοπενία εάν υπάρχει μικρή οστική απώλεια και μικρός κίνδυνος για κάταγμα ή οστεοπόρωση εάν υπάρχει μεγάλη απώλεια και μεγάλος κίνδυνος για κάταγμα.
Ταξινόμηση της οστεοπόρωσης μέσω του αιτίου: Η Οστεοπόρωση είναι δυνατό να διαιρεθεί σε δύο κατηγορίες: Την γενικευμένη μορφή και την τοπική μορφή. Η γενικευμένη μορφή υποδιαιρείται σε πρωτοπαθή και δευτεροπαθή Οστεοπόρωση. Στην Πρωτοπαθή οστεοπόρωση ανήκουν: α) Η μετεμμηνοπαυσιακή οστεοπόρωση, β) Η γεροντική οστεοπόρωση και γ) Η ιδιοπαθής οστεοπόρωση, που εμφανίζεται σε αγόρια και κορίτσια στην εφηβική ηλικία, αλλά και σε νεαρούς ενήλικες άνδρες και γυναίκες, και έχει σχετικά περιορισμένη χρονική διάρκεια. Η Δευτεροπαθής Οστεοπόρωση προκαλείται πάντοτε από συγκεκριμένη πάθηση, όπως η νόσος του Cushing, ο διαβήτης, ο υπερπαραθυρεοειδισμός, η χρήση κορτικοειδών, η δρεπανοκυτταρική αναιμία, το πολλαπλούν μυέλωμα, η παρατεταμένη ακινητοποίηση, κ.ά. Επίσης ενοχοποιούνται το κάπνισμα, η κατάχρηση καφέ ή αλκοόλ και η αυξημένη κατανάλωση πρωτείνών (κρεατοφαγία), διότι αυξάνει την αποβολή ασβεστίου από τα ούρα. Η Τοπική μορφή οστεοπόρωσης: Σ’ αυτήν ανήκουν η οστεοπόρωση μετά από ακινητοποίηση καταγμάτων, η οστεοπόρωση ή οστική ατροφία Sudeck (αλγοδυστροφία), η ιδιοπαθής παροδική οστεοπόρωση μιας άρθρωσης, κυρίως του ισχίου κ.ά. Επιπολασμός -Συχνότητα: Από μελέτες που έγιναν στις Η.Π.Α. έχει αποδειχθεί ότι 29% των γυναικών, δηλαδή το 1/3 περίπου, και 18% των ανδρών ηλικίας 45-79 ετών παρουσιάζουν κάποιου βαθμού οστεοπόρωση. Στην Ελλάδα έχει βρεθεί ότι σε άτομα άνω των 60 χρόνων 19% των γυναικών και 11 % των ανδρών παρουσιάζουν οστεοπόρωση.
Πότε αρχίζει η απώλεια της οστικής μάζας; Μέχρι την ηλικία των 20-25 ετών κάθε μέρα ο οργανισμός δημιουργεί λίγη παραπάνω ποσότητα οστού (οστική μάζα) απ’ αυτή που καθημερινά καταστρέφει. Έτσι λοιπόν γύρω στα 25 μας αποκτούμε την μεγαλύτερη οστική μας μάζα που έχουμε στη διάρκεια της ζωής μας. Την υψηλότερη αυτή οστική μάζα την ονομάζουμε “κορυφαία οστική πυκνότητα” κι έχει μεγάλη σημασία για το αν θα κάνουμε ή όχι οστεοπόρωση αργότερα. Μετά την ηλικία των 35 περίπου ετών αρχίζει βαθμιαία απώλεια οστικής μάζας που αποτελεί φυσιολογικό φαινόμενο και συνεχίζεται με διακυμάνσεις σε όλη την υπόλοιπη ζωή. Ο ρυθμός απώλειας είναι αρχικά ίδιος στους άνδρες και στις γυναίκες και κυμαίνεται από 0,3-0,5% το χρόνο. Το φυσιολογικό αυτό ρυθμό απώλειας ακολουθεί στις γυναίκες φάση επιταχυνόμενης οστικής απώλειας της τάξεως του 2-3% το χρόνο, που αρχίζει στην περίοδο της εμμηνόπαυσης και συνδέεται στενά με την ελάττωση του επιπέδου των οιστρογόνων στο αίμα. Η φάση αυτή σύμφωνα με τις υπάρχουσες μέχρι σήμερα γνώσεις διαρκεί 6-10 χρόνια, οπότε επανέρχεται σε βραδύ ρυθμό οστικής απώλειας που φθάνει το 0,3-0,5%. Σε μερικές γυναίκες (20%) ο ρυθμός αυτός οστικής απώλειας είναι μεγαλύτερος του 3% (έως 7%) (fast bone losers).
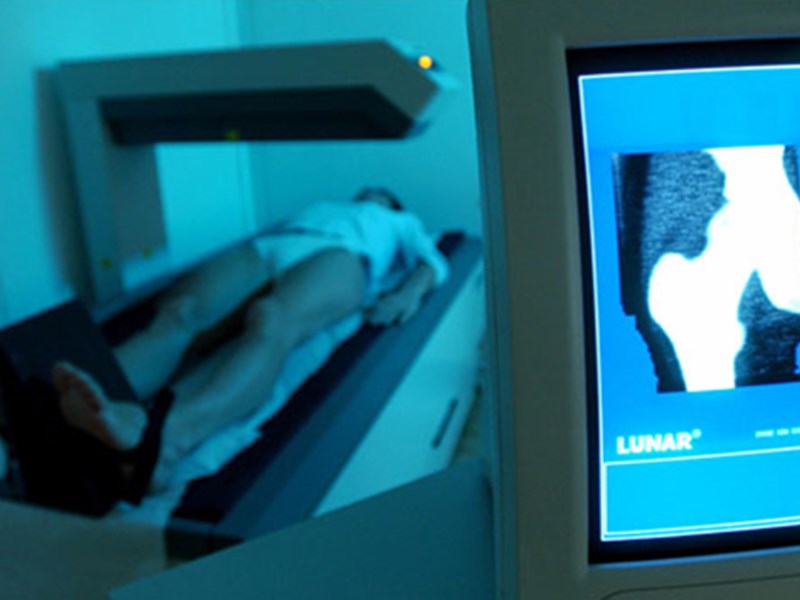
Πώς γίνεται η διάγνωση της οστεοπόρωσης; Η διάγνωση της οστεοπόρωσης γίνεται σήμερα με την μέτρηση της οστικής πυκνότητας, μιας εξέτασης που δεν πονάει, έχει ελάχιστη ακτινοβολία και διαρκεί 10 λεπτά. Η μέτρηση της οστικής πυκνότητας μπορεί να γίνει στην σπονδυλική στήλη, στο ισχίο, ή και στα δύο ανάλογα με την κρίση του γιατρού. Σε νεαρότερες ηλικίες είναι προτιμότερος ο έλεγχος της μέσης ενώ σε μεγαλύτερες ηλικίες ο έλεγχος του ισχίου με την προϋπόθεση ότι είναι υγιές. Από το έτος 2001, μετά το παγκόσμιο Συνέδριο Οστεοπόρωσης, η Παγκόσμια Οργάνωση Υγείας όρισε την οστεοπόρωση με βάση τον στατιστικό δείκτη Τ-SCORE της μέτρησης Οστικής Πυκνότητας. Πρόκειται γιά το στατιστικό δείκτη σύγκρισης με νέα άτομα, ιδίας εθνικότητας και φύλου. Αυτό ισχύει μέχρι σήμερα 2011. Ετσι η ισχύουσα διαβάθμιση σήμερα είναι: Ατομα με Τ-SCORE μικρότερο (-2,5): Eχουν Οστεοπόρωση Ατομα με T-SCORE μεταξύ (-2,5) και (-1,0): Εχουν Οστεοπενία Ατομα με T-SCORE μεγαλύτερο (-1,0) είναι Φυσιολογικά. Υπάρχει και ο δείκτης Z–SCORE που υπολογίζει την επί της 100 απώλεια οστικής μάζας σε σχέση με άτομα ίδιας ηλικίας και χαρακτηριστικών με τον εξετασθέντα.
Πώς αντιμετωπίζεται η οστεοπόρωση; Σήμερα υπάρχουν πολλά φάρμακα για την θεραπεία της οστεοπόρωσης τα οποία αυξάνουν την οστική πυκνότητα και ελαττώνουν την πιθανότητα για κάταγμα για τα οποία είναι υπεύθυνος να τα χορηγήσει ο θεράπων ιατρός (ορθοπεδικός, γυναικολόγος ή ενδοκρινολόγος). Δίδεται επίσης ιδιαίτερη βαρύτητα στην διατροφή και την άσκηση. Για την θεραπεία των καταγμάτων ακολουθείται βεβαίως η ανάλογη ορθοπεδική πρακτική.
Πώς προλαμβάνεται η οστεοπόρωση; Η οστεοπόρωση σήμερα αποτελεί ένα πρόβλημα υγείας ωστόσο έχουν γίνει πολλά θετικά βήματα στον τομέα της πρόληψης και της θεραπείας. Η άσκηση, η επαρκής πρόσληψη ασβεστίου με τις τροφές, η αποφυγή ή ο περιορισμός του καπνίσματος και γενικότερα η γνώση των παραγόντων κινδύνου αποτελούν την καλύτερη άμυνα ενάντια στην οστεοπόρωση.











